精索静脈瘤とは?
精索静脈瘤は精巣の血液を心臓側に戻す静脈叢の拡張で、一般男性の15%に認めます [1]。この疾患は精巣内の造精機能(精子を作る力)に影響を及ぼすとされており、男性不妊の原因の代表的なものです。一般に第1子不妊(お子さんができない)の約35%、第2子不妊(二人目のお子さんができない)男性の約70%に精索静脈瘤が認められます[2, 3]。
精索静脈瘤の原因は?
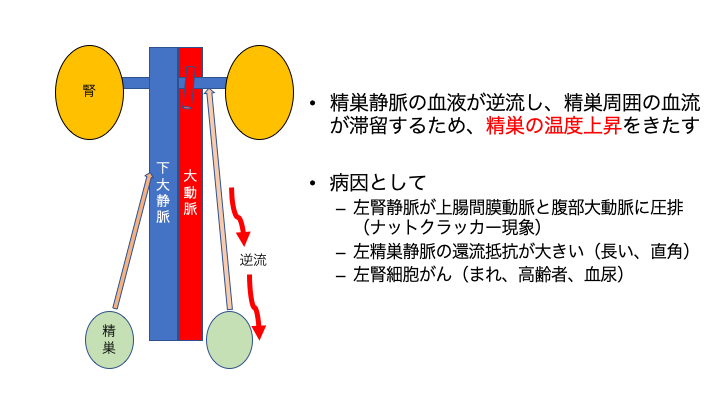
精索静脈瘤はその解剖的な理由から、殆どが左側に発生します [4-6]。その主な原因の一つは、上の図に示した精巣静脈の走行にあります[4-6]。

精索静脈瘤になると精巣周囲の血液がよどむため、精巣の温度の上昇や[7, 8]、酸化ストレスの増加[9-14]、カテコラミン等のホルモンの濃縮が起こり、精巣が精子を作る機能を弱めるという説が有力です。片方の静脈瘤でも両側の精巣の温度が上昇し、精液所見が悪化します[15]。
精索静脈瘤と酸化ストレス
精索静脈瘤による精巣障害は酸化ストレスが重要です[9-14]。精巣における過剰な酸化ストレスと抗酸化作用の低下が、精子を作る働きを邪魔するからです[14, 16]。さらに酸化ストレスの上昇が精子DNAの破壊を引き起こします[17]。しかし、精索静脈瘤手術により精子DNA障害は改善します[18, 19]。
精索静脈瘤はどのような時に治療するのか?
手術の適応は「陰嚢の痛み」か「男性不妊症」です。ヨーロッパ泌尿器科学会のガイドライン[20]やアメリカ生殖医学会のガイドラインでは精液所見が正常の場合は治療対象になりません。静脈瘤の診断は一般に難しく、主観的な要素も多いので、医療機関によってばらつきが出ます[21-23]。
不妊症ではなく、慢性的な陰嚢部痛を訴える方もいます。精索静脈瘤を放置しても自然に治ることはありませんので、手術の適応となります。
精索静脈瘤にはどのような手術方法があるのでしょうか?
大きく分けて4種類あります。
| 高位結紮術 | へそ脇あたりの腹部の切開で腎臓に近いほうの精巣静脈を縛る方法。 |
|---|---|
| 低位結紮術 | そけい部(足の付け根のあたり)の小切開で精巣に近い方の静脈を結紮する方法。 |
| 腹腔鏡下手術 | 腹腔鏡を使っておなかの中の精巣静脈を縛る方法。 |
| 経皮的静脈塞栓術 | 放射線科で精巣静脈に塞栓物質(血管の中にコイルなどを)を詰める方法。 |
この中でも「顕微鏡下の低位結紮術」が確実な処理が可能なので、手術成績が最も優れており、体の負担や合併症も最も少ないです[24]。
当院の精索静脈瘤手術に関して
当院ではすべての症例で顕微鏡下精索静脈瘤低位結紮術を行っています。この方法は顕微鏡手術という特殊なもので、実施可能な施設が限られます。是非、経験豊富な医師を選択されて下さい。

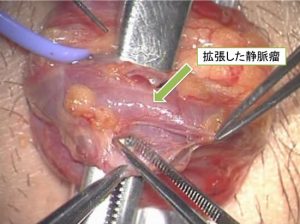
顕微鏡下低位結紮術は日帰り手術も可能なほど低侵襲な手術ですが、一般の泌尿器科医は本来顕微鏡手術のトレーニングを受けていません。精索静脈瘤の顕微鏡下低位結紮術術を満足なレベルで執刀するには泌尿器科医として早い段階で顕微鏡手術のトレーニングを受け、さらにその後も経験を積むことが要求されます。このようなキャリアデザインは一般的な泌尿器科医のそれとは一線を画しており、顕微鏡下精索静脈瘤手術を十分に経験した泌尿器科医は日本全国でも非常に少ないのが現状です。
執刀医の木村は泌尿器科医として多くの時間を顕微鏡下低位結紮術に費やして来ました。症例数の多い施設(high volume center)においては手術成績が安定し合併症のリスクが少なくなることが分かっています。年間10例未満の施設は技術的な課題があります。
手術のリスクは?
一般的に経過観察可能な内出血が50人に1人、陰嚢水腫、精巣萎縮が1%、再発や残存がまれにあります。現在まで合併症のため再入院、再手術を行なった方はおりません。
顕微鏡下精索静脈瘤手術の術後経過は?
局所麻酔による日帰り手術だと全身麻酔の必要がないので、手術当日から通常の生活が可能です。術後の大きな生活制限はありません。数日間痛み止めと抗生剤を内服していただきます。全身麻酔の場合は通常入院が必要です。7日間は激しい運動、飲酒、入浴を控えてください。
費用に関して
基本的に効率化を図るため局所麻酔による日帰り手術(自費診療 税抜22万)を行なっています。不妊症の方は精索静脈瘤の治療を早めに行うことにより、不妊治療のトータルコストが低くなります[25]。
治療効果は?
精索静脈瘤手術により7−8割で術後の精液所見が改善を認めます。自然妊娠率を改善するかどうかは、完全には証明されていませんが、術後に改善し自然妊娠する方はいます[26]。静脈瘤手術後5ヶ月で精液所見が改善するという報告[27]、術後3ヶ月で精子のDNAの質が改善するという報告[28]があります。
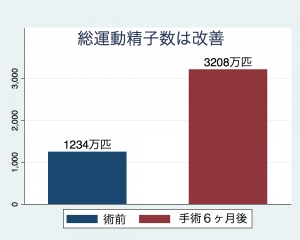
図は当院でのデータです。手術3ヶ月後から改善しており、6ヶ月後で上記の通りです。
他の病院・クリニックで精索静脈瘤と診断された方へ
- 木村は国内の様々な病院、また留学中には男性不妊の名門アメリカNYコーネル大学でもこの手術を見学しており豊富な経験を持っています。診察希望の方、性機能・男性不妊外来をご予約下さい。
- 本手術に関して、様々なホームページ上の情報がありますが、特別な手術手技ではありません。顕微鏡下精索静脈瘤低位結紮術は世界共通の標準術式です。
- 自費診療による手術のクリニックでは過剰診断による過剰手術が行われている可能性があります。これは、あくまで個人の主観ですが、大学で10年以上患者さんを診察して感じていることです。
- 精索静脈瘤の90%は左側にできます。もし両側精索静脈瘤と診断された場合は不必要な手術を受ける可能性があります。
- 手術を実施する前に当院でのセカンドオピニオンもお勧めしています。
精索静脈瘤に関する最近の話題
- 顕微授精前の精索静脈瘤手術は妊娠率と生児獲得率を向上させる
- 青少年に対する精索静脈瘤手術は将来の不妊を改善させる
- サブクリニカル精索静脈瘤に対する顕微鏡下精索静脈瘤低位結紮術は精液所見を改善させる⁉︎
- 痛みを伴う精索静脈瘤の外科治療の恩恵を受ける人は誰か?
問い合わせ
精索静脈瘤の診断、治療をご希望の方は泌尿器科の性機能・男性不妊外来で対応しておりますので、電話(泌尿器科外来直通:03-3964-8262)もしくは予約専用電話:03-3964-1498でご予約をお取りください。紹介状がない場合は選定療養費の5400円が必要になります。紹介状がなくても予約は可能です。
メールでの相談を希望の場合は「相談メール」のページからフォームに入力してください。適宜お返事いたします。
男性不妊・性機能外来は木村と橋本が担当いたします。
参考文献
[2] The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics. World Health Organization. Fertil Steril. 1992 Jun: 57:1289-93
[3] Gorelick JI, Goldstein M. Loss of fertility in men with varicocele. Fertil Steril. 1993 Mar: 59:613-6
[4] Asci R, Sarikaya S, Buyukalpelli R, Yilmaz AF, Yildiz S. The effects of experimental varicocele on testicular histology and fertility in monorchic adult rats. BJU Int. 1999 Mar: 83:493-7
[5] Takihara H, Sakatoku J, Cockett AT. The pathophysiology of varicocele in male infertility. Fertil Steril. 1991 May: 55:861-8
[6] Naughton CK, Nangia AK, Agarwal A. Pathophysiology of varicoceles in male infertility. Hum Reprod Update. 2001 Sep-Oct: 7:473-81
[7] Jarow JP. Effects of varicocele on male fertility. Hum Reprod Update. 2001 Jan-Feb: 7:59-64
[8] Moore RDaQ, W. J. The scrotum as a temperature regulator for the r\testes. Am J Physiol. 1923: 68:70-9
[9] Agarwal A, Sharma RK, Desai NR, Prabakaran S, Tavares A, Sabanegh E. Role of oxidative stress in pathogenesis of varicocele and infertility. Urology. 2009 Mar: 73:461-9
[10] Altunoluk B, Efe E, Kurutas EB, Gul AB, Atalay F, Eren M. Elevation of both reactive oxygen species and antioxidant enzymes in vein tissue of infertile men with varicocele. Urol Int. 2012: 88:102-6
[11] Allamaneni SS, Naughton CK, Sharma RK, Thomas AJ, Jr., Agarwal A. Increased seminal reactive oxygen species levels in patients with varicoceles correlate with varicocele grade but not with testis size. Fertil Steril. 2004 Dec: 82:1684-6
[12] Pasqualotto FF, Sundaram A, Sharma RK, Borges E, Jr., Pasqualotto EB, Agarwal A. Semen quality and oxidative stress scores in fertile and infertile patients with varicocele. Fertil Steril. 2008 Mar: 89:602-7
[13] Agarwal A, Hamada A, Esteves SC. Insight into oxidative stress in varicocele-associated male infertility: part 1. Nat Rev Urol. 2012 Dec: 9:678-90
[14] Abd-Elmoaty MA, Saleh R, Sharma R, Agarwal A. Increased levels of oxidants and reduced antioxidants in semen of infertile men with varicocele. Fertil Steril. 2010 Jan 29:
[15] Goldstein M, Eid JF. Elevation of intratesticular and scrotal skin surface temperature in men with varicocele. J Urol. 1989 Sep: 142:743-5
[16] Aitken RJ, Curry BJ. Redox regulation of human sperm function: from the physiological control of sperm capacitation to the etiology of infertility and DNA damage in the germ line. Antioxid Redox Signal. 2011 Feb 1: 14:367-81
[17] Sakkas D, Alvarez JG. Sperm DNA fragmentation: mechanisms of origin, impact on reproductive outcome, and analysis. Fertil Steril. 2010 Mar 1: 93:1027-36
[18] La Vignera S, Condorelli R, Vicari E, D’Agata R, Calogero AE. Effects of varicocelectomy on sperm DNA fragmentation, mitochondrial function, chromatin condensation, and apoptosis. J Androl. 2012 May-Jun: 33:389-96
[19] Smit M, Romijn JC, Wildhagen MF, Veldhoven JL, Weber RF, Dohle GR. Decreased sperm DNA fragmentation after surgical varicocelectomy is associated with increased pregnancy rate. J Urol. 2013 Jan: 189:S146-50
[20] Jungwirth A, Giwercman A, Tournaye H, et al. European Association of Urology guidelines on Male Infertility: the 2012 update. Eur Urol. 2012 Aug: 62:324-32
[21] Miyaoka R, Esteves SC. A critical appraisal on the role of varicocele in male infertility. Adv Urol. 2012: 2012:597495
[22] Gat Y, Bachar GN, Zukerman Z, Belenky A, Gorenish M. Physical examination may miss the diagnosis of bilateral varicocele: a comparative study of 4 diagnostic modalities. J Urol. 2004 Oct: 172:1414-7
[23] Trum JW, Gubler FM, Laan R, van der Veen F. The value of palpation, varicoscreen contact thermography and colour Doppler ultrasound in the diagnosis of varicocele. Hum Reprod. 1996 Jun: 11:1232-5
[24] Cayan S, Shavakhabov S, Kadioglu A. Treatment of palpable varicocele in infertile men: a meta-analysis to define the best technique. J Androl. 2009 Jan-Feb: 30:33-40
[25] Schlegel PN. Is assisted reproduction the optimal treatment for varicocele-associated male infertility? A cost-effectiveness analysis. Urology. 1997 Jan: 49:83-90
[26] Baazeem A, Belzile E, Ciampi A, et al. Varicocele and male factor infertility treatment: a new meta-analysis and review of the role of varicocele repair. Eur Urol. 2011 Oct: 60:796-808
[27] Colpi GM, Carmignani L, Nerva F, et al. Surgical treatment of varicocele by a subinguinal approach combined with antegrade intraoperative sclerotherapy of venous vessels. BJU Int. 2006 Jan: 97:142-5
[28] Li F, Yamaguchi K, Okada K, et al. Significant improvement of sperm DNA quality after microsurgical repair of varicocele. Syst Biol Reprod Med. 2012 Oct: 58:274-7
